センターの特徴
3Dテンプレートを使った綿密な術前計画
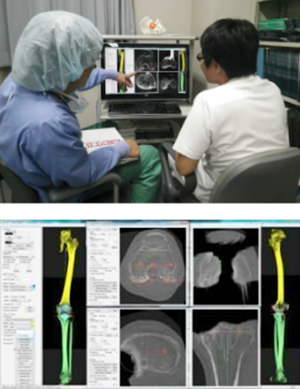
3Dテンプレートを使った術前計画
人工関節手術の後に痛みがなく歩けてその動きも良く、長持ちさせるためには、人工関節を手術の際にサイズがあった人工関節を正しい位置に設置することが最も影響を与えます。
最近の改良された最新の人工関節を使っても正しく入れられていなければ、長持ちもしませんし、痛みの原因になることもあります。
正しく設置するためには通常のレントゲン写真に加えCTで得られた画像を用いて、コンピューターを用いて立体的に術前にその方に合ったサイズを選び、正しい設置位置を術前に計画します。
大きな建物を造る際には設計図を作って工事をするのと同じで、精度の高い術前計画を行うことでいい結果が得られます。
一人ひとりの方に合った手術を行うため、綿密な計画を立てて手術を行っています。
両側同時手術
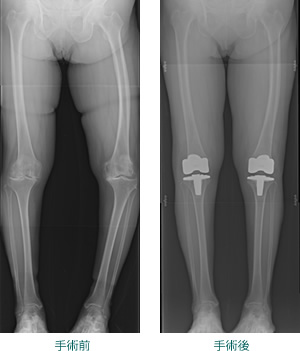
変形性膝関節症では両方の膝が悪くなる方も多く、まず一側を行い、間隔をあけ再度反対側を行う場合と、1回の手術で両側の人工膝関節置換術を行う場合があります。
両側同時に行った場合の利点はとしては、手術の痛みは両側したとしても2倍になるわけではなく、痛みは一側でも両側でもあまり変わりません。
手術を二度体験するよりも一度で両側を行うほうがご本人は楽ではないかと考えます。
ただし、両側同時に行う場合、感染や深部静脈血栓症(しんぶじょうみゃくけっせんしょう)、肺塞栓症(はいそくせんしょう)の危険性が増加し、また、輸血を要することも考えられます。
両側同時手術は侵襲(しんしゅう)が大きくなり、体への負担が強いられますので、合併症や年齢・体力を考慮して手術するかどうかを判断する必要があります。
術後の痛みのコントロール、早期回復プログラム
充実したリハビリテーション
術後のリハビリテーションはクリティカルパスという術後の計画表に沿って行います。
手術翌日から歩行器での歩行訓練を開始し、2週間で杖での歩行訓練を行い、3週では杖で歩行ができるようになり退院できる程度に回復します。担当の理学療法士がマンツーマンで入院から退院まで責任を持ち担当しますので、安心してリハビリテーションを行えます。

当院リハビリ室の風景

リハビリテーションの様子
他科との連携による徹底したリスクマネジメント
人工関節手術を受ける患者様の年齢は60-80才と比較的高齢の方が多く、生活習慣病などの治療中の病気をお持ちの方も少なくありません。当院では、手術に際して全身のスクリーニング検査(血液検査、胸部レントゲン、心電図、心エコーなど)を行い、手術・麻酔が安全に行えるか詳細に検討しています。また、専門内科部門(循環器内科、消化器内科、呼吸器内科、内分泌・代謝内科、脳神経内科)など他の診療科と連携し、必要に応じて共同で診療に当たります。
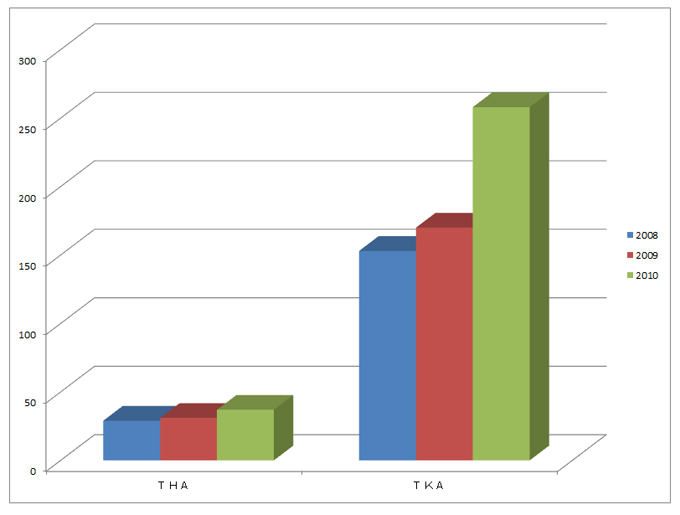
手術実績
2011年度の年間手術件数は539件
(うち、人工膝関節置換術249件、人工股関節置換術41件、膝靭帯手術30症例)でした。